Презентация - Топографическая анатомия и оперативная хирургия сердца
Нужно больше вариантов? Смотреть похожие Нажмите для полного просмотра 
|
Распечатать
- Уникальность: 89%
- Слайдов: 38
- Просмотров: 5233
- Скачиваний: 1828
- Размер: 9.21 MB
- Онлайн: Да
- Формат: ppt / pptx
Примеры похожих презентаций
 Топографическая анатомия и оперативная хирургия общего желчного протока
Топографическая анатомия и оперативная хирургия общего желчного протока Заболевания сердца и беременность
Заболевания сердца и беременность Как наше слово отзовется в сердце другого
Как наше слово отзовется в сердце другого Джек Лондон «Сердца трех»
Джек Лондон «Сердца трех» Сердце
Сердце Зрительные диктанты по Федоренко для развития оперативной памяти
Зрительные диктанты по Федоренко для развития оперативной памяти Кровообращение. Строение и работа сердца. Биология 8 класс
Кровообращение. Строение и работа сердца. Биология 8 класс
Слайды и текст этой онлайн презентации
Слайд 1

Топографическая анатомия и оперативная хирургия сердца
Слайд 2

Сердце Сердце – полый мышечный орган конусовидной формы, нагнетает кровь в артерии и принимает венозную кровь. Границы: Верхняя – на уровне верхнего края III реберных хрящей; Правая – 1-2 см по правому краю грудины; Левая - середина расстояния между левым краем грудины и среднеключичной линией; Нижняя –до нижнего края V правого ребра Границы сердца изменяются в зависимости от возраста, пола, конституции и положения тела. Сдвиг границы наблюдается при увеличении его полостей и с утолщением миокарда.
Слайд 3
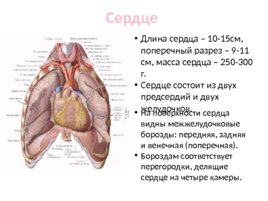
Сердце Длина сердца – 10-15см, поперечный разрез – 9-11 см, масса сердца – 250-300 г. Сердце состоит из двух предсердий и двух желудочков. На поверхности сердца видны межжелудочковые борозды: передняя, задняя и венечная (поперечная). Бороздам соответствует перегородки, делящие сердце на четыре камеры.
Слайд 4
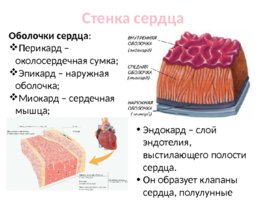
Стенка сердца Оболочки сердца : Перикард – околосердечная сумка; Эпикард – наружная оболочка; Миокард – сердечная мышца; Эндокард – внутренняя оболочка; Эндокард – слой эндотелия, выстилающего полости сердца. Он образует клапаны сердца, полулунные клапаны аорты и легочного ствола.
Слайд 5
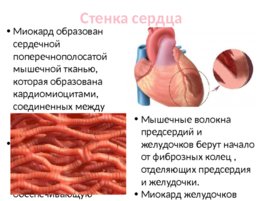
Стенка сердца Миокард образован сердечной поперечнополосатой мышечной тканью, которая образована кардиомиоцитами, соединенных между собой вставочными дисками. Объединяясь в мышечные волокна, миоциты образуют узкопетлистую сеть, обеспечивающую ритмическое сокращение сердца. Мышечные волокна предсердий и желудочков берут начало от фиброзных колец , отделяющих предсердия и желудочки. Миокард желудочков состоит из трех слоев: наружный, средний и внутренний. Миокард предсердий состоит из двух слоев: поверхностного и глубокого.
Слайд 6

Клапаны сердца Створчатые клапаны расположены на границе между предсердиями и желудочками. В правой половине находится трехстворчатый клапан с передней, задней и медиальной (перегородочной) створкой. Полулунные клапаны расположены на границе между желудочками и кровеносными сосудами. Клапан легочного ствола состоит из пердней, задней и правой задней полулунных заслонок.
Слайд 7
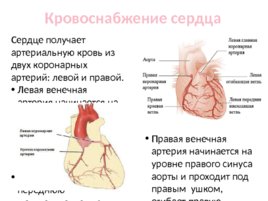
Кровоснабжение сердца Сердце получает артериальную кровь из двух коронарных артерий: левой и правой. Левая венечная артерия начинается на уровне левого синуса аорты и проходит между легочным стволом и левым ушком. Делится на две ветви: переднюю межжелудочковую и огибающую. Правая венечная артерия начинается на уровне правого синуса аорты и проходит под правым ушком, огибает правую поверхность сердца. Наиболее крупная ветвь – задняя межжелудочковая артерия.
Слайд 8
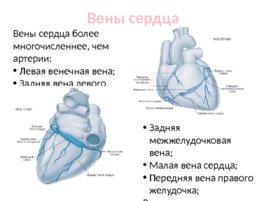
Вены сердца Вены сердца более многочисленнее, чем артерии: Левая венечная вена; Задняя вена левого желудочка; Правая венечная вена; Правая краевая вена; Косая вена левого предсердия; Задняя межжелудочковая вена; Малая вена сердца; Передняя вена правого желудочка; Вены впадают в венозный синус, расположенный на задней поверхности сердца в венечной борозде.
Слайд 9
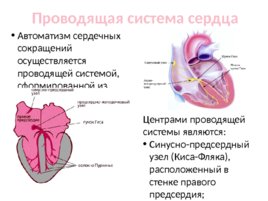
Проводящая система сердца Автоматизм сердечных сокращений осуществляется проводящей системой, сформированной из кардиомиоцитов и атипичных сердечных клеток – миоцитами. Центрами проводящей системы являются: Синусно-предсердный узел (Киса-Фляка), расположенный в стенке правого предсердия; Предсердно-желудочковый узел (Ашофф-Тавара), расположенный в толще нижнего отдела межпредсердной перегородки, от него отходит пучок Гиса.
Слайд 10
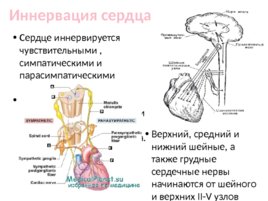
Иннервация сердца Сердце иннервируется чувствительными , симпатическими и парасимпатическими нервами. Чувствительные волокна от рецепторов стенок сердца и сосудов идут к центрам спинного и головного мозга. Верхний, средний и нижний шейные, а также грудные сердечные нервы начинаются от шейного и верхних II-V узлов правого и левого симпатических стволов. Сердце иннервируется также сердечными ветвями блуждающего нерва.
Слайд 11
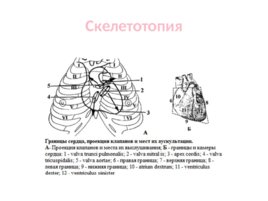
Скелетотопия
Слайд 12

Ранения сердца Проникающие ранения грудной клетки, сопровождающиеся травмой перикарда и сердца, по-прежнему остаются серьезной хирургической проблемой. Они имеют высокие показатели летальности. При этом в мирное время колото-резаные ранения наблюдаются значительно чаще огнестрельных.
Слайд 13
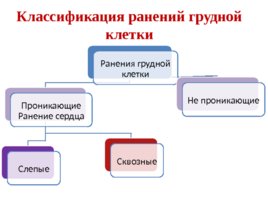
Классификация ранений грудной клетки Ранения грудной клетки Проникающие Ранение сердца Слепые Сквозные Не проникающие
Слайд 14
Слайд 15
Ранение магистральных сосудов
Слайд 16
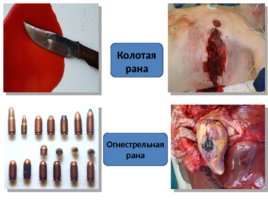
Колотая рана Огнестрельная рана
Слайд 17
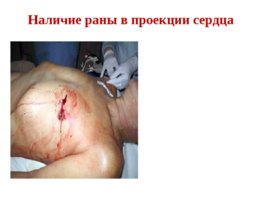
Наличие раны в проекции сердца
Слайд 18
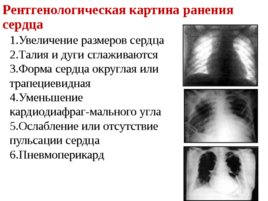
Рентгенологическая картина ранения сердца 1. Увеличение размеров сердца 2. Талия и дуги сглаживаются 3. Форма сердца округлая или трапециевидная 4. Уменьшение кардиодиафраг-мального угла 5. Ослабление или отсутствие пульсации сердца 6. Пневмоперикард
Слайд 19

Ушивание раны сердца
Слайд 20
В последние годы результаты хирургического лечения ранений сердца значительно улучшились, что позволило прийти к следующему заключению: Если больной с ранением сердца доживает до операционной, то он должен выжить .
Слайд 21
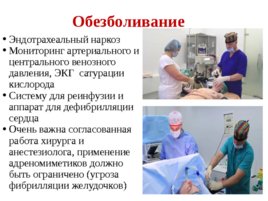
Обезболивание Эндотрахеальный наркоз Мониторинг артериального и центрального венозного давления, ЭКГ сатурации кислорода Систему для реинфузии и аппарат для дефибрилляции сердца Очень важна согласованная работа хирурга и анестезиолога, применение адреномиметиков должно быть ограничено (угроза фибрилляции желудочков)
Слайд 22

Аппарат искусственного кровообращения
Слайд 23
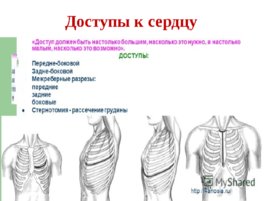
Доступы к сердцу
Слайд 24
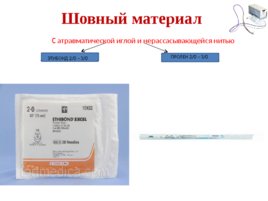
Шовный материал С атравматической иглой и нерассасывающейся нитью ЭТИБОНД 2/0 – 3/0 ПРОЛЕН 2/0 – 3/0
Слайд 25

Инструментарий Ранорасширитель реечный Стернотом Распатор
Слайд 26
Общехирургические инструменты
Слайд 27

Основные требования к шву 1. Простота и быстрота выполнения швов. 2. Исключение прорезывания швов. 3. Применение нерассасывающегося шовного материала (исключение вероятности рассасывания швов до полного прочного срастания краев раны). 4. Предупреждение вероятности тромбообразования из-за проникновения нитей в полость сердца.
Слайд 28

Этапы операции ушивания раны сердца Оперативный доступ – передне-боковая торакотомия в 4 или 5 межреберье Аспирация крови Быстрая, но тщательная ревизия Вскрытие перикарда Эвакуация крови и одновременный временный гемостаз Ушивание раны сердца Санация полости перикарда - реинфузия крови при большой кровопотере 7. Дренирование полости перикарда 8. Ушивание перикарда 9. Зашивание раны грудной стенки
Слайд 29
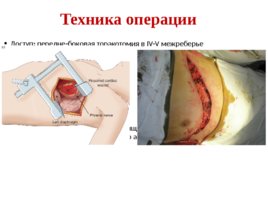
Техника операции Доступ: передне-боковая торакотомия в IV-V межреберье При необходимости пересекают хрящи двух соседних ребер и перевязывают внутреннюю грудную артерию.
Слайд 30
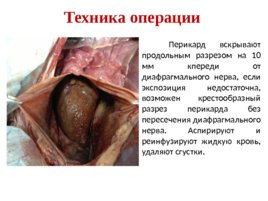
Техника операции Перикард вскрывают продольным разрезом на 10 мм кпереди от диафрагмального нерва, если экспозиция недостаточна, возможен крестообразный разрез перикарда без пересечения диафрагмального нерва. Аспирируют и реинфузируют жидкую кровь, удаляют сгустки.
Слайд 31
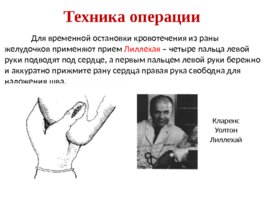
Техника операции Для временной остановки кровотечения из раны желудочков применяют прием Лиллехая – четыре пальца левой руки подводят под сердце, а первым пальцем левой руки бережно и аккуратно прижмите рану сердца правая рука свободна для наложения шва. Кларенс Уолтон Лиллехай
Слайд 32
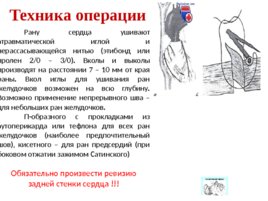
Техника операции Рану сердца ушивают атравматической иглой и нерассасывающейся нитью (этибонд или пролен 2/0 – 3/0). Вколы и выколы производят на расстоянии 7 – 10 мм от края раны. Вкол иглы для ушивания ран желудочков возможен на всю глубину. Возможно применение непрерывного шва – для небольших ран желудочков. П-образного с прокладками из аутоперикарда или тефлона для всех ран желудочков (наиболее предпочтительный шов), кисетного – для ран предсердий (при боковом отжатии зажимом Сатинского) Обязательно произвести ревизию задней стенки сердца !!! Задняя поверхность сердца, также как область синусного узла, область кооронарного синуса – рефлексогенные зоны, все манипуляции необходимо производить крайне бережно.
Слайд 33

Методика ушивание миокарда
Слайд 34
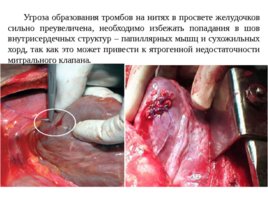
Угроза образования тромбов на нитях в просвете желудочков сильно преувеличена, необходимо избежать попадания в шов внутрисердечных структур – папиллярных мышц и сухожильных хорд, так как это может привести к ятрогенной недостаточности митрального клапана.
Слайд 35
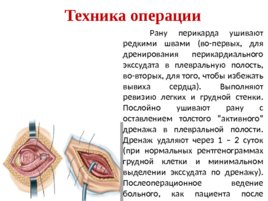
Техника операции Рану перикарда ушивают редкими швами (во-первых, для дренирования перикардиального экссудата в плевральную полость, во-вторых, для того, чтобы избежать вывиха сердца). Выполняют ревизию легких и грудной стенки. Послойно ушивают рану с оставлением толстого активного дренажа в плевральной полости. Дренаж удаляют через 1 – 2 суток (при нормальных рентгенограммах грудной клетки и минимальном выделении экссудата по дренажу). Послеоперационное ведение больного, как пациента после инфаркта миокарда.
Слайд 36
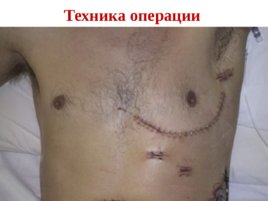
Техника операции
Слайд 37
Осложнения
Слайд 38

Спасибо за внимание!
^ Наверх
X
Благодарим за оценку!
Мы будем признательны, если Вы так же поделитесь этой презентацией со своими друзьями и подписчиками.