Презентация - Эпидемиология и этиология внебольничных респираторных инфекций
Нужно больше вариантов? Смотреть похожие Нажмите для полного просмотра 
|
Распечатать
- Уникальность: 85%
- Слайдов: 24
- Просмотров: 5166
- Скачиваний: 2826
- Размер: 3.68 MB
- Онлайн: Да
- Формат: ppt / pptx
Примеры похожих презентаций
 Препараты при лечении вирусных инфекций
Препараты при лечении вирусных инфекций Профилактика коронавирусной инфекции
Профилактика коронавирусной инфекции Учение об инфекции
Учение об инфекции Инфекционные заболевания
Инфекционные заболевания Профилактика инфекционных заболеваний quotХорошие и плохие микробыquot
Профилактика инфекционных заболеваний quotХорошие и плохие микробыquot Этиология и патогенез раннего детского аутизма
Этиология и патогенез раннего детского аутизма Теоретические основы профилактики хронических неинфекционных заболеваний
Теоретические основы профилактики хронических неинфекционных заболеваний
Слайды и текст этой онлайн презентации
Слайд 1

ЭПИДЕМИОЛОГИЯ И ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНЫХ РЕСПИРАТОРНЫХ ИНФЕКЦИЙ. КЛЮЧЕВЫЕ ПРОБЛЕМЫ АНТИБИОТИКОРЕЗИСТЕНТНОСТИ В РФ
Рачина С.А., д.м.н., профессор кафедры внутренних болезней с курсом кардиологии и функциональной диагностики им. акад. В.С. Моисеева, Российский университет дружбы народов
Петрозаводск, 13 ноября 2019 г.
Рачина С.А., д.м.н., профессор кафедры внутренних болезней с курсом кардиологии и функциональной диагностики им. акад. В.С. Моисеева, Российский университет дружбы народов
Петрозаводск, 13 ноября 2019 г.
Слайд 2

ИНФЕКЦИИ ДЫХАТЕЛЬНЫХ ПУТЕЙ: АКТУАЛЬНАЯ МЕДИКО-СОЦИАЛЬНАЯ ПРОБЛЕМА
Ведущее место в структуре заболеваемости от инфекционных болезней в развитых странах ≈ 10-20% амбулаторных визитов 40-75% амбулаторных назначений АМП ИНДП -3-4 место среди основных причин смерти (3,0 млн/год) Ежегодное бремя по показателю DALY (годы жизни, утраченные в результате нетрудоспособности) – 94,5 млн. (6,2% в общей структуре)
1. World Health Organization. The global burden of disease: 2016 update. 2. Таточенко В.К., и соавт. Медицинский совет 2014; №1: 62-7. 3. Shapiro D., et al. J Antimicrob Chemother 2014; 69:234-40. 4. Grijalva C.G, et al. JAMA. 2009;302(7):758–66. 5. Ashworth M., et al. Journal of public health (Oxford, England) 2004;26(3):268-74.
Ведущее место в структуре заболеваемости от инфекционных болезней в развитых странах ≈ 10-20% амбулаторных визитов 40-75% амбулаторных назначений АМП ИНДП -3-4 место среди основных причин смерти (3,0 млн/год) Ежегодное бремя по показателю DALY (годы жизни, утраченные в результате нетрудоспособности) – 94,5 млн. (6,2% в общей структуре)
1. World Health Organization. The global burden of disease: 2016 update. 2. Таточенко В.К., и соавт. Медицинский совет 2014; №1: 62-7. 3. Shapiro D., et al. J Antimicrob Chemother 2014; 69:234-40. 4. Grijalva C.G, et al. JAMA. 2009;302(7):758–66. 5. Ashworth M., et al. Journal of public health (Oxford, England) 2004;26(3):268-74.
Слайд 3

КЛЮЧЕВЫЕ ВОЗБУДИТЕЛИ ВНЕБОЛЬНИЧНЫХ ИНФЕКЦИЙ ДЫХАТЕЛЬНЫХ ПУТЕЙ
Streptococcus pneumoniae Haemophilus influenzae Streptococcus pneumoniae Streptococcus pyogenes
Частые “типичные” бактериальные
Нечастые “типичные” бактериальные
Энтеробактерии (K. pneumoniae и др.) Staphylococcus aureus Pseudomonas aeruginosa и др. НФБ
Mycoplasma pneumoniae Chlamydophila pneumoniae Legionella pneumophila Chlamydophila psittaci
“Атипичные” бактериальные
Вирусы гриппа Коронавирусы Метапневмовирус человека и др.
Респираторные вирусы
Микромицеты Простейшие
Другие
Woodhead M., et al. Clin Microbiol Infect 2011; 17 (Suppl. 6): 1-59. Практическое руководство по антиинфекционной химиотерапии, Смоленск 2017 г.
Streptococcus pneumoniae Haemophilus influenzae Streptococcus pneumoniae Streptococcus pyogenes
Частые “типичные” бактериальные
Нечастые “типичные” бактериальные
Энтеробактерии (K. pneumoniae и др.) Staphylococcus aureus Pseudomonas aeruginosa и др. НФБ
Mycoplasma pneumoniae Chlamydophila pneumoniae Legionella pneumophila Chlamydophila psittaci
“Атипичные” бактериальные
Вирусы гриппа Коронавирусы Метапневмовирус человека и др.
Респираторные вирусы
Микромицеты Простейшие
Другие
Woodhead M., et al. Clin Microbiol Infect 2011; 17 (Suppl. 6): 1-59. Практическое руководство по антиинфекционной химиотерапии, Смоленск 2017 г.
Слайд 4
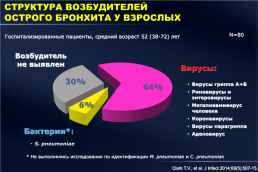
СТРУКТУРА ВОЗБУДИТЕЛЕЙ ОСТРОГО БРОНХИТА У ВЗРОСЛЫХ
N=80
Госпитализированные пациенты, средний возраст 52 (38-72) лет
Возбудитель не выявлен
Вирусы:
30%
Вирусы гриппа А+B Риновирусы и энтеровирусы Метапневмивирус человека Коронавирусы Вирусы парагриппа Аденовирус
64%
6%
Бактерии*:
S. pneumoniae
* Не выполнялись исследования по идентификации M. pneumoniae и C. pneumoniae
Clark T.V., et al. J Infect 2014;69(5):507-15.
N=80
Госпитализированные пациенты, средний возраст 52 (38-72) лет
Возбудитель не выявлен
Вирусы:
30%
Вирусы гриппа А+B Риновирусы и энтеровирусы Метапневмивирус человека Коронавирусы Вирусы парагриппа Аденовирус
64%
6%
Бактерии*:
S. pneumoniae
* Не выполнялись исследования по идентификации M. pneumoniae и C. pneumoniae
Clark T.V., et al. J Infect 2014;69(5):507-15.
Слайд 5
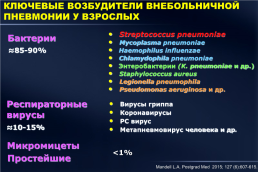
КЛЮЧЕВЫЕ ВОЗБУДИТЕЛИ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ У ВЗРОСЛЫХ
Streptococcus pneumoniae Mycoplasma pneumoniae Haemophilus influenzae Chlamydophila pneumoniae Энтеробактерии (K. pneumoniae и др.) Staphylococcus aureus Legionella pneumophila Pseudomonas aeruginosa и др.
Бактерии
≈85-90%
Респираторные вирусы
Вирусы гриппа Коронавирусы РС вирус Метапневмовирус человека и др.
≈10-15%
Микромицеты
<1%
Простейшие
Mandell L.A. Postgrad Med 2015; 127 (6):607-615.
Streptococcus pneumoniae Mycoplasma pneumoniae Haemophilus influenzae Chlamydophila pneumoniae Энтеробактерии (K. pneumoniae и др.) Staphylococcus aureus Legionella pneumophila Pseudomonas aeruginosa и др.
Бактерии
≈85-90%
Респираторные вирусы
Вирусы гриппа Коронавирусы РС вирус Метапневмовирус человека и др.
≈10-15%
Микромицеты
<1%
Простейшие
Mandell L.A. Postgrad Med 2015; 127 (6):607-615.
Слайд 6

СТРУКТУРА ВОЗБУДИТЕЛЕЙ ВП С УЧЕТОМ ТЯЖЕСТИ ЗАБОЛЕВАНИЯ И МЕСТА ЛЕЧЕНИЯ
№.ЧАСТОТА ВЫЯВЛЕНИЯ, %
.Возбудитель.Амбулаторно.Стационар.ОРИТ
1.Streptococcus pneumoniae.38.27.28
2.Staphylococcus aureus.1,5.3.9
3.Legionella pneumophilia.0.5.12
4.Haemophilus influenzae.13.6.7
5.Pseudomonas aeroginosa.1.3.4
6.Enterobacterales.0.4.9
7.Chlamydophila pneumoniae.21.11.4
8.Mycoplasma pneumoniae.8.5.2
9.Coxiella burnetti.1.4.7
10.Респираторные вирусы.17.12.3
12.Не установлен.50.41.45
Welte T., Thorax. 2012 Jan;67(1):71-9
№.ЧАСТОТА ВЫЯВЛЕНИЯ, %
.Возбудитель.Амбулаторно.Стационар.ОРИТ
1.Streptococcus pneumoniae.38.27.28
2.Staphylococcus aureus.1,5.3.9
3.Legionella pneumophilia.0.5.12
4.Haemophilus influenzae.13.6.7
5.Pseudomonas aeroginosa.1.3.4
6.Enterobacterales.0.4.9
7.Chlamydophila pneumoniae.21.11.4
8.Mycoplasma pneumoniae.8.5.2
9.Coxiella burnetti.1.4.7
10.Респираторные вирусы.17.12.3
12.Не установлен.50.41.45
Welte T., Thorax. 2012 Jan;67(1):71-9
Слайд 7

ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ, ВЫЗВАННАЯ S. AUREUS И ЭПИДЕМИИ ГРИППА
Пациенты, инфицированные вирусом гриппа А, в зоне риска вирусно-бактериальной и вторичной бактериальной пневмонии, вызванной S. aureus. За 2,5 года наблюдения зафиксированы ВП в течение всего года с двумя пиками в момент сезонного подъема заболеваемости гриппом.
Self WH, et al. Clin Infect Dis. 2016;63:300-9.
Пациенты, инфицированные вирусом гриппа А, в зоне риска вирусно-бактериальной и вторичной бактериальной пневмонии, вызванной S. aureus. За 2,5 года наблюдения зафиксированы ВП в течение всего года с двумя пиками в момент сезонного подъема заболеваемости гриппом.
Self WH, et al. Clin Infect Dis. 2016;63:300-9.
Слайд 8

РОЛЬ P. AERUGINOSA В ЭТИОЛОГИИ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ У ВЗРОСЛЫХ
Мультицентровое одномоментное исследование (222 ЛПУ, 54 страны) Госпитализированные пациенты с подтвержденной ВП (3193) и микробиологическим исследованием Частота выявления P. aeruginosa составила 4,2%, полирезистентных изолятов – 2,0% Факторы риска P. aeruginosa: - предшествующая колонизация/инфекция - трахеостомия - потребность в ИВЛ/вазопрессорах - бронхоэктазы - очень тяжелая ХОБЛ
Мультицентровое одномоментное исследование (222 ЛПУ, 54 страны) Госпитализированные пациенты с подтвержденной ВП (3193) и микробиологическим исследованием Частота выявления P. aeruginosa составила 4,2%, полирезистентных изолятов – 2,0% Факторы риска P. aeruginosa: - предшествующая колонизация/инфекция - трахеостомия - потребность в ИВЛ/вазопрессорах - бронхоэктазы - очень тяжелая ХОБЛ
Слайд 9
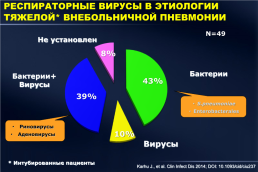
РЕСПИРАТОРНЫЕ ВИРУСЫ В ЭТИОЛОГИИ ТЯЖЕЛОЙ* ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
N=49
Не установлен
8%
Бактерии
Бактерии+ Вирусы
43%
39%
10%
Вирусы
* Интубированные пациенты
Karhu J., et al. Clin Infect Dis 2014; DOI: 10.1093/cid/ciu237
N=49
Не установлен
8%
Бактерии
Бактерии+ Вирусы
43%
39%
10%
Вирусы
* Интубированные пациенты
Karhu J., et al. Clin Infect Dis 2014; DOI: 10.1093/cid/ciu237
Слайд 10
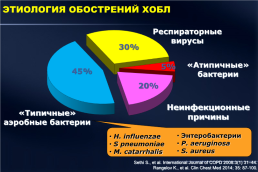
ЭТИОЛОГИЯ ОБОСТРЕНИЙ ХОБЛ
Респираторные вирусы
30%
«Атипичные» бактерии
5%
45%
20%
Неинфекционные причины
«Типичные» аэробные бактерии
Энтеробактерии P. aeruginosa S. aureus
Sethi S., et al. International Journal of COPD 2008:3(1) 31–44. Rangelov K., et al. Clin Chest Med 2014; 35: 87-100.
Респираторные вирусы
30%
«Атипичные» бактерии
5%
45%
20%
Неинфекционные причины
«Типичные» аэробные бактерии
Энтеробактерии P. aeruginosa S. aureus
Sethi S., et al. International Journal of COPD 2008:3(1) 31–44. Rangelov K., et al. Clin Chest Med 2014; 35: 87-100.
Слайд 11

ФАКТОРЫ, ВЛИЯЮЩИЕ НА СТРУКТУРУ БАКТЕРИАЛЬНЫХ ВОЗБУДИТЕЛЕЙ
Стадия ХОБЛ Наличие хронических сопутствующих заболеваний (ХСН, СД, иммунодефициты и др.) Предшествующая антибактериальная терапия
Стадия ХОБЛ Наличие хронических сопутствующих заболеваний (ХСН, СД, иммунодефициты и др.) Предшествующая антибактериальная терапия
Слайд 12
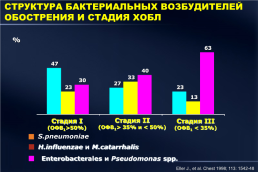
СТРУКТУРА БАКТЕРИАЛЬНЫХ ВОЗБУДИТЕЛЕЙ ОБОСТРЕНИЯ И СТАДИЯ ХОБЛ
%
%
%
%
Стадия II (ОФВ1> 35% и < 50%)
Стадия II (ОФВ1> 35% и < 50%)
Стадия II (ОФВ1> 35% и < 50%)
Стадия I (ОФВ1>50%)
Стадия I (ОФВ1>50%)
Стадия I (ОФВ1>50%)
Стадия I (ОФВ1>50%)
Стадия III (ОФВ1 < 35%)
Стадия III (ОФВ1 < 35%)
S.pneumoniae
H.influenzae и M.catarrhalis
Enterobacterales и Pseudomonas spp.
Eller J., et al. Chest 1998; 113: 1542-48
%
%
%
%
Стадия II (ОФВ1> 35% и < 50%)
Стадия II (ОФВ1> 35% и < 50%)
Стадия II (ОФВ1> 35% и < 50%)
Стадия I (ОФВ1>50%)
Стадия I (ОФВ1>50%)
Стадия I (ОФВ1>50%)
Стадия I (ОФВ1>50%)
Стадия III (ОФВ1 < 35%)
Стадия III (ОФВ1 < 35%)
S.pneumoniae
H.influenzae и M.catarrhalis
Enterobacterales и Pseudomonas spp.
Eller J., et al. Chest 1998; 113: 1542-48
Слайд 13

ФАКТОРЫ, ВЛИЯЮЩИЕ НА СТРУКТУРУ БАКТЕРИАЛЬНЫХ ВОЗБУДИТЕЛЕЙ
Стадия ХОБЛ Наличие хронических сопутствующих заболеваний (ХСН, СД, иммунодефициты и др.) Предшествующая антибактериальная терапия
Стадия ХОБЛ Наличие хронических сопутствующих заболеваний (ХСН, СД, иммунодефициты и др.) Предшествующая антибактериальная терапия
Слайд 14

ИНФЕКЦИИ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ
Острый средний отит:
Встречается в любом возрасте, чаще у детей (95% переносят ОСО), взрослые составляют ~20% среди всех пациентов со средним отитом Патогенез: в результате ОРВИ развивается воспаление / дисфункция евстахиевой трубы, отрицательное давление в барабанной полости, приводящее к проникновению возбудителя в среднее ухо 66% вирусы + бактерии; 27% - бактерии, 4% - вирусы
Lieberthal A, ea. Pediatrics. 2013; 131: e964-e999
Острый средний отит:
Встречается в любом возрасте, чаще у детей (95% переносят ОСО), взрослые составляют ~20% среди всех пациентов со средним отитом Патогенез: в результате ОРВИ развивается воспаление / дисфункция евстахиевой трубы, отрицательное давление в барабанной полости, приводящее к проникновению возбудителя в среднее ухо 66% вирусы + бактерии; 27% - бактерии, 4% - вирусы
Lieberthal A, ea. Pediatrics. 2013; 131: e964-e999
Слайд 15

ИНФЕКЦИИ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ
Риносинусит:
Каждый случай вирусного ринита – это случай вирусного риносинусита Бактериальная инфекция развивается как осложнение ОРВИ у взрослых в 0,5-2% случаев, у детей в 4-8% (в среднем, в 5%) До 60% случаев бактериального риносинусита заканчиваются спонтанным выздоровлением без назначения АБП
EPOS 2012: European position paper on rhinosinusitis and nasal polyps 2012. Rhinology. 2012; 50 (1): 1-12. IDSA Clinical Practice Guideline for ABRS in Children and Adults. Clin Infect Dis. 2012; 54 (8): e72-e112.
Риносинусит:
Каждый случай вирусного ринита – это случай вирусного риносинусита Бактериальная инфекция развивается как осложнение ОРВИ у взрослых в 0,5-2% случаев, у детей в 4-8% (в среднем, в 5%) До 60% случаев бактериального риносинусита заканчиваются спонтанным выздоровлением без назначения АБП
EPOS 2012: European position paper on rhinosinusitis and nasal polyps 2012. Rhinology. 2012; 50 (1): 1-12. IDSA Clinical Practice Guideline for ABRS in Children and Adults. Clin Infect Dis. 2012; 54 (8): e72-e112.
Слайд 16

ЭТИОЛОГИЯ ОСО И ОСТРОГО РИНОСИНУСИТА
S. pneumoniae 40-50% H. influenzae 30-40% M. catarrhalis 10-15% (в РФ редко) БГСА Редко S. aureus Редко Анаэробы Редко Вирусы <10% (обычно ко-инфекция с бактериальными патогенами)
Rovers MM, Lancet. 2004; 363: 465–73; Hadley JA, Pfaller MA. Diagn Microbiol Infect Dis. 2007; 57 (3): 47S-54S.
Страчунский с соавт. Клин Микробиол Антимикроб Химиотер 2005; 7(4): 337-349; Колосов А.В. с соавт. Клин Микробиол Антимикроб Химиотер 2009; 11 (1): 14-21; Егорова. Смоленск, 1999 г. Козлов Р.С. С соавт. Клин Микробиол Антимикроб Химиотер 2013; 15 (4): 246-60 (PAPIRUS)
S. pneumoniae 40-50% H. influenzae 30-40% M. catarrhalis 10-15% (в РФ редко) БГСА Редко S. aureus Редко Анаэробы Редко Вирусы <10% (обычно ко-инфекция с бактериальными патогенами)
Rovers MM, Lancet. 2004; 363: 465–73; Hadley JA, Pfaller MA. Diagn Microbiol Infect Dis. 2007; 57 (3): 47S-54S.
Страчунский с соавт. Клин Микробиол Антимикроб Химиотер 2005; 7(4): 337-349; Колосов А.В. с соавт. Клин Микробиол Антимикроб Химиотер 2009; 11 (1): 14-21; Егорова. Смоленск, 1999 г. Козлов Р.С. С соавт. Клин Микробиол Антимикроб Химиотер 2013; 15 (4): 246-60 (PAPIRUS)
Слайд 17

ИНФЕКЦИИ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ
Острый фарингит: 1/3 всех инфекций ВДП
40% ‒ вирусы (рино-, аденовирусы, вирусы парагриппа и др. 30% ‒ возбудитель не выделен 30% ‒ бактерии (30-40% у детей, 5-10% у взрослых) ‒ -гемолитические стрептококки группы А (БГСА) 28-40% у детей и 5-9% у взрослых; ‒ стрептококки других серогрупп (С, G); ‒ Fusobacterium necrphorum – 20,5% (Ann Intern Med. 2015; 162: 241-247) ‒ N. gonorrhoeae, C .diphtheriae, C. haemolyticum <1%
Pichichero M.E. Annals of Emergency Medicine 1995; 25:390-402.
Острый фарингит: 1/3 всех инфекций ВДП
40% ‒ вирусы (рино-, аденовирусы, вирусы парагриппа и др. 30% ‒ возбудитель не выделен 30% ‒ бактерии (30-40% у детей, 5-10% у взрослых) ‒ -гемолитические стрептококки группы А (БГСА) 28-40% у детей и 5-9% у взрослых; ‒ стрептококки других серогрупп (С, G); ‒ Fusobacterium necrphorum – 20,5% (Ann Intern Med. 2015; 162: 241-247) ‒ N. gonorrhoeae, C .diphtheriae, C. haemolyticum <1%
Pichichero M.E. Annals of Emergency Medicine 1995; 25:390-402.
Слайд 18

МОНИТОРИНГ АНТИБИОТИКОРЕЗИСТЕНТНОСТИ РЕСПИРАТОРНЫХ ПАТОГЕНОВ
S. pneumoniae: - резистентность к пенициллинам и цефалоспоринам - резистентность к макролидам и линкозамидам - резистентность к фторхинолонам и др. классам АБ H. influenzae: - резистентность к аминопенициллинам (продукция β-лактамаз) - резистентность к ингибиторозащищ. аминопенициллинам (и ЦС III) - резистентность к тетрациклинам и др. классам АБ S. pyogenes: - резистентность к макролидам и линкозамидам
S. pneumoniae: - резистентность к пенициллинам и цефалоспоринам - резистентность к макролидам и линкозамидам - резистентность к фторхинолонам и др. классам АБ H. influenzae: - резистентность к аминопенициллинам (продукция β-лактамаз) - резистентность к ингибиторозащищ. аминопенициллинам (и ЦС III) - резистентность к тетрациклинам и др. классам АБ S. pyogenes: - резистентность к макролидам и линкозамидам
Слайд 19

ЧУВСТВИТЕЛЬНОСТЬ К АБ КЛИНИЧЕСКИХ ИЗОЛЯТОВ S. PNEUMONIAE, ВЫДЕЛЕННЫХ В РФ В 2014-2018
Данные https://amrmap.ru/, 2014-2018.
Данные https://amrmap.ru/, 2014-2018.
Слайд 20
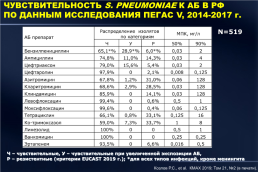
ЧУВСТВИТЕЛЬНОСТЬ S. PNEUMONIAE К АБ В РФ ПО ДАННЫМ ИССЛЕДОВАНИЯ ПЕГАС V, 2014-2017 г.
N=519
Ч – чувствительные, У – чувствительные при увеличенной экспозиции АБ, Р – резистентные (критерии EUCAST 2019 г.); *для всех типов инфекций, кроме менингита
Козлов Р.С., et al. КМАХ 2019; Том 21, №2 (в печати).
N=519
Ч – чувствительные, У – чувствительные при увеличенной экспозиции АБ, Р – резистентные (критерии EUCAST 2019 г.); *для всех типов инфекций, кроме менингита
Козлов Р.С., et al. КМАХ 2019; Том 21, №2 (в печати).
Слайд 21

ЧУВСТВИТЕЛЬНОСТЬ H. INFLUENZAE К АБ В РФ ПО ДАННЫМ ИССЛЕДОВАНИЯ ПЕГАС V, 2014-2017 г.
N=185
Ч – чувствительные, У – чувствительные при увеличенной экспозиции АБ, Р – резистентные (критерии EUCAST 2019 г.)
2 Доказательства клинической эффективности макролидов при респираторных инфекциях, вызванных H. influenzae, противоречивы из-за высокой частоты спонтанного выздоровления
Иванчик Н.В., et al. КМАХ 2019 (в печати).
N=185
Ч – чувствительные, У – чувствительные при увеличенной экспозиции АБ, Р – резистентные (критерии EUCAST 2019 г.)
2 Доказательства клинической эффективности макролидов при респираторных инфекциях, вызванных H. influenzae, противоречивы из-за высокой частоты спонтанного выздоровления
Иванчик Н.В., et al. КМАХ 2019 (в печати).
Слайд 22
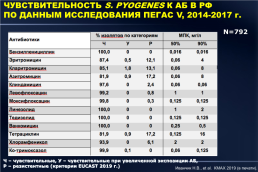
ЧУВСТВИТЕЛЬНОСТЬ S. PYOGENES К АБ В РФ ПО ДАННЫМ ИССЛЕДОВАНИЯ ПЕГАС V, 2014-2017 г.
N=792
Ч – чувствительные, У – чувствительные при увеличенной экспозиции АБ, Р – резистентные (критерии EUCAST 2019 г.)
Иванчик Н.В., et al. КМАХ 2019 (в печати).
N=792
Ч – чувствительные, У – чувствительные при увеличенной экспозиции АБ, Р – резистентные (критерии EUCAST 2019 г.)
Иванчик Н.В., et al. КМАХ 2019 (в печати).
Слайд 23

РЕЗИСТЕНТНОСТЬ К МАКРОЛИДАМ КЛИНИЧЕСКИХ ИЗОЛЯТОВ M.PNEUMONIAE В РФ
194 образца мокроты/орофарингеальных мазка с выявленной ДНК M. pneumoniae 95 спорадических случая респираторной инфекции и 3 несвязанных вспышки пневмонии в 2014-2016 гг. В 7,8% случаев обнаружены мутации, свидетельствующие о макролидорезистентности
194 образца мокроты/орофарингеальных мазка с выявленной ДНК M. pneumoniae 95 спорадических случая респираторной инфекции и 3 несвязанных вспышки пневмонии в 2014-2016 гг. В 7,8% случаев обнаружены мутации, свидетельствующие о макролидорезистентности
Слайд 24

РЕЗИСТЕНТНОСТЬ К МАКРОЛИДАМ КЛИНИЧЕСКИХ ИЗОЛЯТОВ M. PNEUMONIAE
Госпитализированные военнослужащие с нетяжелой ВП У 31 пациента в респираторных образцах выявлена ДНК M. pneumoniae У 4 пациентов обнаружены характерные для фенотипа резистентности последовательности 23S рРНК M. pneumoniae
Госпитализированные военнослужащие с нетяжелой ВП У 31 пациента в респираторных образцах выявлена ДНК M. pneumoniae У 4 пациентов обнаружены характерные для фенотипа резистентности последовательности 23S рРНК M. pneumoniae
^ Наверх
X
Благодарим за оценку!
Мы будем признательны, если Вы так же поделитесь этой презентацией со своими друзьями и подписчиками.