Презентация - Гнойно-восполительные заболевания кожи и подкожной клетчатки у детей
Нужно больше вариантов? Смотреть похожие Нажмите для полного просмотра 
|
Распечатать
- Уникальность: 92%
- Слайдов: 48
- Просмотров: 4706
- Скачиваний: 1832
- Размер: 2.37 MB
- Онлайн: Да
- Формат: ppt / pptx
Слайды и текст этой онлайн презентации
Слайд 1

ГНОЙНО-ВОСПОЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ КОЖИ И ПОДКОЖНОЙ КЛЕТЧАТКИ У ДЕТЕЙ
Слайд 2

Под гнойной инфекцией в широком смысле слова понимают внедрение и размножение в организме патогенных и пиогенных микробов с наличием образования гноя. Однако для осуществления гнойной инфекции лишь внедрения патогенных микроорганизмов недостаточно. Необходимо, с одной стороны, преодоление защитных приспособлений организма, с другой стороны, наличие определенной чувствительности и реакции организма на внедрившийся агент. Среди всех хирургических инфекций она занимает I место. При гнойном процессе противопоставляются друг другу микроб (возбудитель гнойной инфекции) и организм - это сложная среда в которой осуществляется жизнедеятельность первого.
Слайд 3

ВОЗРАСТНЫЕ АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СТРОЕНИЯ МЯГКИХ ТКАНЕЙ У ДЕТЕЙ Кожа у детей нежная и легко ранимая из-за недостаточности эпидермиса и соединительной ткани, в связи, с чем она легко раздражима и лабильна. Покровный слой кожи - эпидермис у новорожденных хорошо выражен, но является очень тонким, составляет 0,03 - 0,1 мм. Эпидермис не содержит кровеносных сосудов, базальная мембрана плохо развита, следствием чего является слабая связь между слоями и легко проницаема для микробов.
Слайд 4

ВОЗРАСТНЫЕ АНАТОМО - ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СТРОЕНИЯ МЯГКИХ ТКАНЕЙ
У ДЕТЕЙ Собственно дерма значительно тоньше, имеет нежно волокнистое строение, богата клеточными элементами. Относительно слабое, чем у взрослых, развитие соединительно-тканной основы дермы (недостаточное развитие эластических и коллагеновых волокон) также способствует легкой ранимости кожи ребенка.
Слайд 5
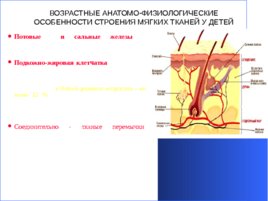
ВОЗРАСТНЫЕ АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СТРОЕНИЯ МЯГКИХ ТКАНЕЙ У ДЕТЕЙ Потовые и сальные железы у новорожденных еще недоразвиты формируется только к 4-х месячному возрасту. Подкожно-жировая клетчатка у детей, как правило, относительно толще, чем у взрослых людей. Так, у здоровых и правильно развитых взрослых она составляет не более 3%, у детей раннего возраста - не мене 12 % от общей массы тела. У детей раннего возраста жира относительно больше на лице, на животе, на ягодицах и бедрах, на разгибательных поверхностях верхних и нижних конечностей. Соединительно - тканые перемычки , особенно у новорожденных, слабо развиты на всех участках тела, исключая ладонные поверхности кисти и подошвенные поверхности стоп, только к 3-м годам они становятся приблизительно такими же, как у взрослых.
Слайд 6
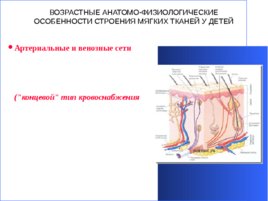
ВОЗРАСТНЫЕ АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СТРОЕНИЯ МЯГКИХ ТКАНЕЙ У ДЕТЕЙ Артериальные и венозные сети кожи у детей раннего возраста относительно густые, капилляры широкие. Сосуды в подкожной клетчатке оканчиваются слепо ("концевой" тип кровоснабжения ) и между ними отсутствуют анастомозы, что способствует оседанию гнойных эмболов в подкожной клетчатке и развитию воспалительных процессов .
Слайд 7

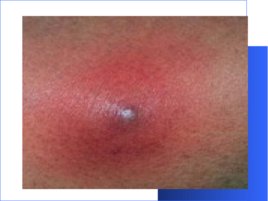
Нозологические единицы Фурункул - это острое гнойное некротическое воспаление волосяного фолликула и близлежащей к нему соединительной ткани. Развитие фурункула вызывает золотистый или белый стафилококк . Фурункул способен развиться на каком угодно участке кожи, везде, где имеются волосяные фолликулы. Наиболее часто он образуется на пояснице, тыле кистей, шее и лице. Первым делом появляется воспалительный инфильтрат ярко красного цвета, который возвышается небольшим конусом над уровнем кожи. Больной начинает отмечать умеренные боли и легкий зуд. По мере того, как развивается фурункул, инфильтрат увеличивается, гиперемия нарастает, и образуется периферический отек. 3-4 день характеризуется появлением в центре инфильтрата некроза и размягчения тканей, приобретающих зеленоватый оттенок с формированием некротического стержня фурункула.
Слайд 8
Слайд 9

Карбункул (от лат. Carbunculus – уголек) - острое гнойно-некротическое воспаление кожи и подкожной клетчатки вокруг группы волосяных мешочков и сальных желёз, имеющее тенденцию к быстрому распространению.
Карбункул представляет собой разлитое гнойно-некротическое воспаление глубоких слоев дермы и гиподермы с вовлечением в процесс нескольких соседних волосяных фолликулов. При карбункуле гнойно-некротический инфильтрат занимает большую площадь и распространяется в более глубоких слоях дермы и гиподермы, чем при фурункуле.
Слово «карбункул» происходит от греческого слова carbo - уголь и означает «углевик», так как образующиеся в процессе гнойно-некротического воспаления крупные участки некроза имеют темный цвет, что и послужило основанием к сравнению заболевания с углем.
Излюбленная локализация - задняя поверхность шеи, спина, поясница.
Слайд 10
Слайд 11

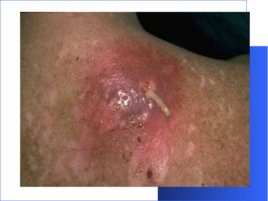
Абсцесс - гнойное воспаление ткани с образованием ограниченного очага распада. Абсцессы мягких тканей обычно вызываются стафилококком и стрептококком, при абсцессах прочих локализаций характер флоры как правило зависит от причины его возникновения. При абсцессе как правило имеет место весьма четкое отграничение очага воспаления от окружающих тканей. В ранние сроки -это обычно грануляционная ткань а при последующем течении вокруг грануляционной ткани возникает соединительнотканная оболочка локализующая абсцесс. Наличие пиогенной мембраны ухудшает проникновение антибиотиков из кровотока в полость абсцесса, что весьма затрудняет лечение, однако последняя не препятствует интоксикации организма за счет всасывания токсических продуктов из очага распада. При нарушении пиогенной мембраны (обычно из-за резкого роста давления в полости абсцесса или в следствии посторонних механических причин) или снижении общих и местных иммунных механизмов инфекция распространяется из абсцесса, сопровождаясь сепсисом и гнойными затеками. Лечение абсцессов вследствие низкой эффективности медикаментозных средств допускается только оперативное, вид вмешательства зависит от величины и локализации абсцесса.
Слайд 12
Слайд 13

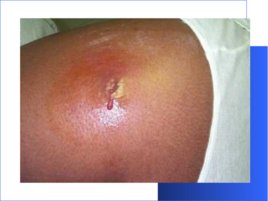
Флегмона (от греч. P hlegmone - жар, воспаление) - острое разлитое гнойное воспаление жировой клетчатки с тенденцией к быстрому распространению по клетчаточным пространствам и вовлечением в гнойный процесс мышц, сухожилий. Флегмона может развиться в подкожной клетчатке, под фасциями и апоневрозами, в подслизистой и мышечной клетчатке, а при бурном течении захватывать ряд анатомических областей, например бедро, ягодичные и поясничные области, промежность, переднюю брюшную стенку. Развитие флегмоны обусловлено проникновением в мягкие ткани патогенных микроорганизмов. Возбудителями обычно являются стафилококки и стрептококки, но может вызываться и другими гноеродными микробами, которые проникают в клетчатку через случайные повреждения кожи, слизистых оболочек или через кровь. Флегмона является самостоятельным заболеванием, но может быть и осложнением различных гнойных процессов (карбункул, абсцесс, сепсис и др.). Флегмона, возникшая первично, может привести к ряду осложнений ( лимфаденит , лимфангит, рожа, тромбофлебит, сепсис и др.).
Слайд 14
Слайд 15

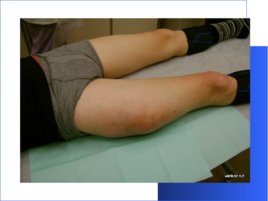
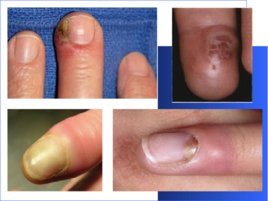
Панариций – это гнойное воспаление мягких тканей и костей пальца. В зависимости от локализации гнойного очага и глубины воспалительного процесса выделяют кожный, подкожный, подногтевой, суставной, сухожильный, костный панариций, пандактилит и паронихию.
- Кожный панариций (фликтена) - представляет собой абсцесс, располагающийся под эпидермисом кожи. - Паронихия – это гнойное воспаление валика, окружающего ноготь. - Подногтевой панариций – это скопление гноя под ногтем. - Подкожный панариций - представляет собой гнойное воспаление подкожной клетчатки фаланг пальцев. Излюбленной локализацией подкожного панариция является ладонная сторона концевой фаланги пальца. - Сухожильный панариций – наиболее тяжелая и инвалидизирующая форма гнойного воспаления пальцев, которая сопровождается поражением сухожильного влагалища и гибелью сухожилия пальца. - Костный и суставной панариций возникают первично при глубоком ранении до кости и полости сустава или при переходе воспаления с окружающих тканей как осложнение подкожного панариция. В случае, когда гнойное воспаление охватывает всю толщу пальца, говорят о пандактилите.
Слайд 16
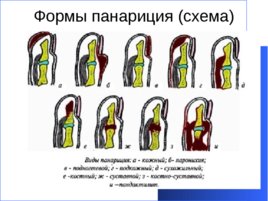
Формы панариция (схема)
Слайд 17
Слайд 18
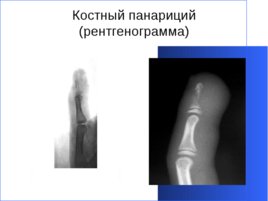
Костный панариций (рентгенограмма)
Слайд 19

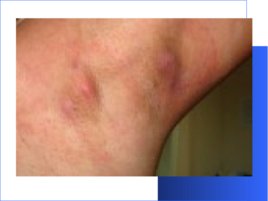
Гидраденит – гнойное воспаление в апокриновых потовых железах. Как правило, виновником его считается золотистый стафилококк. Гидраденит считается инфекционным воспалительным заболеванием, к развитию которого могут приводить определенные причины. В большинстве случаев гидраденит поражает апокриновые железы в подмышечных впадинах. Но может появляться гидраденит и в паху. Гнойный гидраденит чрезвычайно опасен такими осложнениями как сепсис. Главными причинами возникновения гидраденита можно считать: повреждения кожного покрова (царапины, ссадины, которые также могут образовываться после бритья); иммунодепрессивные состояния; опрелости; несоблюдение личной гигиены; применение депилирующих средств; частое использование дезодорантов; болезни эндокринной системы (к примеру, сахарный диабет ); нарушение функционирования потовых желез; ожирение ; обструкция протоков потовых желез; вторичная бактериальная инфекция и пр. Своевременное и корректное лечение гидраденита может позволить избежать больших осложнений, но, однако, не может исключить повтора возникновения заболевания.
Слайд 20
Слайд 21

Лимфаденит – это воспалительное поражение лимфатических узлов. Патологическая реакция лимфоузлов при данном заболевании являет собой барьерную функцию лимфатической системы, ограничивающую распространение инфекции по организму. Лимфаденит чаще всего возникает, как осложнение другого воспалительного процесса. Возбудителем данного заболевания становится гноеродная патогенная флора – стафилококки, стрептококки, а также вырабатываемые ими продукты тканевого распада и токсины, проникающие в лимфоузлы гематогенным, лимфогенным или контактным путем. Первостепенным очагом воспаления при лимфадените могут быть гнойные раны, фурункулы, флегмоны, панариции, карбункулы, трофические язвы, рожистое воспаление, кариес, тромбофлебит или остеомиелит. При этом, регионарные воспалительные процессы чаще всего вызывают местный лимфаденит. Первым признаком неспецифического лимфаденита является болезненность и увеличение регионарных лимфоузлов. При гиперпластической и катаральной форме заболевания пальпируются увеличенные узлы. Абсцедирование лимфатического узла сопровождается лихорадкой, общей слабостью, а сам узел становится болезненным, плотным. В области пораженного узла появляется отечность и гиперемия, при гнойном расплавлении присоединяется флюктуация.
Слайд 22
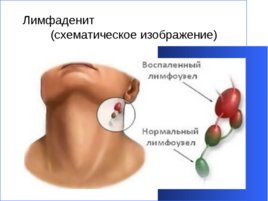
Лимфаденит
(схематическое изображение)
Слайд 23
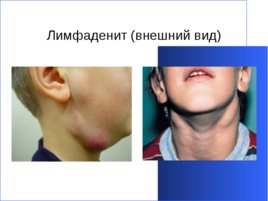
Лимфаденит (внешний вид)
Слайд 24

Гнойно - воспалительные заболевания кожи у новорожденных Флегмона новорожденных Специфическое гнойно-воспалительное заболевание детей первых недель жизни с преимущественным поражением подкожной клетчатки — характеризуется острым началом, быстрым прогрессированием местного процесса с последующим обширным некрозом кожи и подлежащих тканей. В самостоятельную нозологическую единицу флегмона новорожденных впервые выделена С. А. Васильевым в 1939 г.
Слайд 25
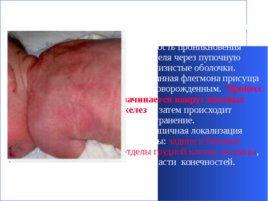
Входными воротами инфекции в большинстве случаев является кожа; нельзя исключить возможность проникновения возбудителя через пупочную ранку, слизистые оболочки. Данная флегмона присуща только новорожденным. Процесс начинается вокруг потовых желез , и затем происходит распространение. Типичная локализация флегмоны: задние и боковые отделы грудной клетки, ягодицы , реже области конечностей.
Слайд 26

Клиника
Токсико-септическая развивается при площади свыше 12% поверхности тела Новорожденный отказывается от груди; быстро повышается температура тела (38—40 С), бывает рвота. У ребенка появляется беспокойство. Затем он становится вялым. Кожа приобретает сероватый оттенок. Язык обложен, сухой. Тоны сердца глуховатые, пульс плохо сосчитывается, мягкий. В крови лейкоцитоз до (12—18) 10 9 /л со сдвигом в формуле влево. Без соответствующего лечения болезнь катастрофически быстро прогрессирует. Температура тела остается на высоких показателях, усиливаются явления интоксикации. Ребенок не реагирует на окружающее, адинамичен. Аппетит отсутствует, рвота частая, появляется жидкий стул. Развиваются явления эксикоза. Ребенок погибает в первые 2— 3 дня, или заболевание переходит в тяжелый затяжной сепсис. В этих случаях возможно развитие множественных пиемических очагов.
Слайд 27

Простая при площади менее 12% поверхности тела При ней температура тела нарастает постепенно (37,2—38 С), аппетит п о нижен. Ребенок несколько бледен, язык обложен, в крови отмечается умеренный лейкоцитоз. С первых часов заболевания появляется беспокойство, которое усиливается при пеленании новорожденного. В этих случаях местный процесс развивается значительно быстрее, чем изменяется общее состояние. Если ребенок не получает правильного лечения, то болезнь прогрессирует, общее состояние быстро ухудшается из-за нарастающих явлений интоксикации, обезвоживания и анемии. Через несколько дней, развивается клиническая картина септикопиемии.
Слайд 28
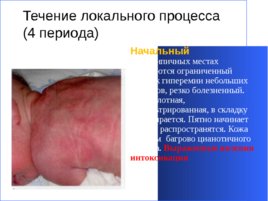
Течение локального процесса
(4 периода)
Начальный В типичных местах появляются ограниченный участок гиперемии небольших размеров, резко болезненный. Кожа плотная, инфильтрированная, в складку не собирается. Пятно начинает быстро распространятся. Кожа под ним багрово цианотичного оттенка. Выраженные явления интоксикации
Слайд 29
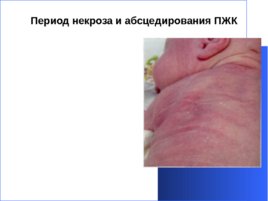
Период некроза и абсцедирования ПЖК Над участком уплотнения кожа инфильтрирована, появляются очаги размягчения, происходит отслойка кожи от ПЖК. В центре гиперемированного участка – блюдцеобразное уплотнение. В этом месте появляются мелкие ходы с некрозным абсцедированием. Состояние ребенка несколько улучшается.
Слайд 30
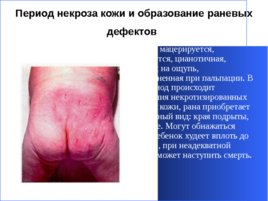
Период некроза кожи и образование раневых дефектов Кожа мацерируется, истончается, цианотичная, холодная на ощупь, безболезненная при пальпации. В этот период происходит отторжения некротизированных участков кожи, рана приобретает характерный вид: края подрыты, неровные. Могут обнажаться кости. Ребенок худеет вплоть до кахексии, при неадекватной терапии может наступить смерть.
Слайд 31
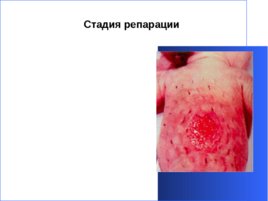
Стадия репарации Стихают воспалительные явления, раневая поверхность заполняется грануляциями. Самопроизвольное эпителизация и рубцевание.
Слайд 32

Поскольку воспалительный процесс распространяется за пределы видимой на коже зоны, насечки следует производить не только в зоне видимого поражения, но и отступя от нее (с захватом здоровой кожи 1,5-2 см ). Активный перифокальный дренаж предупреждает распространение воспаления.
Принцип разрезов кожи при флегмоне новорожденных (по С. Я. Долецкому).
Слайд 33
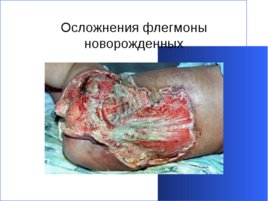
Осложнения флегмоны новорожденных
Слайд 34

Дифференциальная диагностика:
В начальном периоде заболевания: - эритематозная стадия рожистого воспаления. В более поздние сроки заболевания: - склерема новорожденных; - подкожный адипонекроз.
Слайд 35
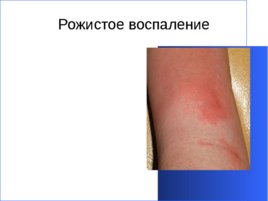
Рожистое воспаление При рожистом воспалении гиперемия имеет четкие края, распространение гиперемии в виде очагов пламени, кожа блестящая, гладкая.
Слайд 36

Склерема новорожденных (sclerema neonatorum; греч. sclēros твердый, плотный) — патологическое состояние новорожденных, характеризующееся диффузным уплотнением кожи и подкожной клетчатки. Развивается главным образом у недоношенных и ослабленных новорожденных с тяжелыми поражениями ц.н.с., пороками сердца, ателектазами легких, инфекционным болезнями (например, внутриутробной микоплазменной инфекцией), сепсисом и другими заболеваниями. Патогенез не ясен. Предрасполагающими факторами являются резкое охлаждение, истощение, обезвоживание.
Слайд 37

Первые признаки cклеремы возникают на 3-4-й день жизни (реже позднее). На коже голеней (в области икроножных мышц) или лица, затем на бедрах, ягодицах появляются участки восковидной бледности или красновато-цианотичного (иногда желтушного) оттенка. В более тяжелых случаях процесс быстро распространяется по всей поверхности тела, за исключением ладоней, подошв и половых органов. Пораженная кожа напряжена, сухая, холодная, не собирается в складку, на месте надавливания ямок не остается, лицо маскообразное. Нижняя челюсть неподвижна, движения в конечностях резко ограничены. Состояние ребенка тяжелое, температура тела снижена до 36-35 , отмечаются вялость, сонливость, отсутствие аппетита, брадикардия и брадипноэ.
Склерема быстро прогрессирует и ведет к летальному исходу .
Слайд 38

Подкожный адипонекроз Развитие заболевания связывают с тяжелыми токсикозами и сахарным диабетом матери. У новорожденного с родовой травмой, асфиксией, гипотермией, а также с гиперкальциемией и повышенной чувствительностью тканей к витамину D. Первые проявления заболевания обычно возникают на 2 - 21 день жизни. Характеризуется очагами жирового некроза с развитием плотных инфильтратов неправильной формы или округлых узлов различных размеров (от 1 до 6 см), вначале болезненных, а затем безболезненных. Кожа над ними вначале не изменена, но вскоре приобретает красновато-фиолетовую окраску. Узлы не захватывают подлежащих тканей, новые очаги поражения могут появляться на протяжении недели или более. В ПЖК множество инфильтратов, типичная локализация – локти, пятки. Кожа над участками не изменена.
Слайд 39
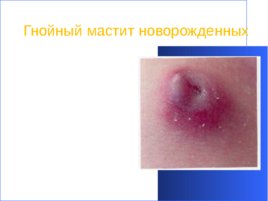
Гнойный мастит новорожденных Гнойно - воспалительное заболевание молочных желез, осложняющие ее физиологическое нагрубание. Возбудитель – золотистый стафилококк. Причины – инфицирование через выводные протоки или кожу, при неправильном уходе за новорожденным.
Слайд 40

Клиническая картина Интоксикационный синдром - повышение температуры тела, снижение аппетита, беспокойство. Заболевание, как правило, одностороннее. Местные проявления - в начале в области молочной железы гиперемия, при пальпации болезненная, прощупывается плотный инфильтрат, локальное повышение температуры. Ко 2 суткам кожа приобретает синюшно-багровую окраску. В центре инфильтрата – очаги размягчения. Инфильтрат спаивается с подлежащими тканями, становится неподвижным. Может происходить самостоятельное вскрытие абсцесса. Заболевание, как правило, одностороннее.
Слайд 41

Дифференциальная диагностика
Ф изиологическая мастопатия: встречается как у девочек, так и у мальчиков, так как строение молочных желез у детей одинаковое. Обычно начинается на 3-4-й день жизни, далее размеры желез увеличиваются, достигая максимума на 7-8-й день жизни, с постепенным уменьшением степени нагрубания. Увеличение молочных желез обычно симметричное, кожа над увеличенной железой не изменена. Степень увеличения железы может быть различной - максимальный диаметр ее 1,5-2 см. Иногда можно видеть выделения из железы сначала сероватого, а затем и бело-молочного цвета. Выдавливать содержимое увеличенной молочной железы не следует, так как есть опасность инфицирования. Лечения это состояние не требует, но при очень сильном нагрубании молочной железы накладывают стерильную повязку для предотвращения раздражения одеждой.
Слайд 42
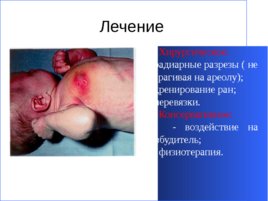
Лечение Хирургическое: - радиарные разрезы ( не затрагивая на ареолу); - дренирование ран; - перевязки. Консервативное: - воздействие на возбудитель; - физиотерапия.
Слайд 43

Омфалит В оспалительный процесс локализуется в пупочной ранке. После 2-х недель ранка должна зажить. Гнойная инфекция пупка заслуживает особого внимания из-за того, что в связи с анатомо-физиологическими особенностями растущего организма процесс может закончиться или локальными проявлениями, или картиной сепсиса. После перевязки пуповины свернувшаяся в пупочных артериях кровь постепенно теряет бактерицидные свойства, а опустевшая пупочная вена, венозный проток при инфицировании становятся проводниками инфекции. Следует учитывать, что пупочные сосуды близко прилежат к брюшине. Контактным или лимфогенным путем может инфицироваться брюшная полость с развитием первичного перитонита.
Слайд 44
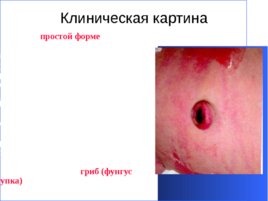
Клиническая картина При простой форме омфалита на первый план выступает плохое заживление ранки после отпадения пуповины. Она покрывается грануляциями с серозным или серозно-гнойным отделяемым, которое при высыхании образует корочки. Процесс заживления ранки затягивается на длительное время, но самочувствие ребенка при этом не страдает. При избыточном разрастании грануляций образуется масса, которая может иметь широкую или узкую ножку. Из-за того, что эта масса напоминает по форме гриб (фунгус пупка) .
Слайд 45
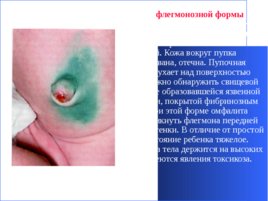
Для флегмонозной формы характерно распространение процесса на окружность пупка и прилегающие к нему ткани. Картина становится более выраженной. Кожа вокруг пупка гиперемирована, отечна. Пупочная область выбухает над поверхностью живота. Можно обнаружить свищевой ход в центре образовавшейся язвенной поверхности, покрытой фибринозным налетом. При этой форме омфалита может возникнуть флегмона передней брюшной стенки. В отличие от простой формы, состояние ребенка тяжелое. Температура тела держится на высоких цифрах, имеются явления токсикоза.
Слайд 46
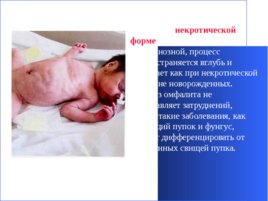
При некротической форме , в отличие от флегмонозной, процесс распространяется вглубь и протекает как при некротической флегмоне новорожденных. Диагноз омфалита не представляет затруднений, однако такие заболевания, как мокнущий пупок и фунгус, следует дифференцировать от врожденных свищей пупка.
Слайд 47
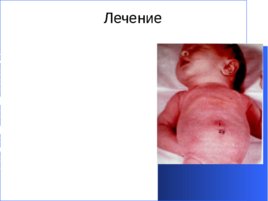
Лечение П ри местной форме омфалита можно проводить амбулаторно. Мокнущий пупок обрабатывают 5% спиртовым раствором азотнокислого серебра, или ляписом. Можно применять 10% настойку йода. При фунгусе избыток грануляций удаляется, но должен это делать только хирург. При флегмонозной и гангренозной формах омфалита лечение проводится в стационаре: необходима энергичная антибактериальная, дезинтоксикационная терапия, иммунокоррекция.
Слайд 48

Благодарю за внимание!
^ Наверх
X
Благодарим за оценку!
Мы будем признательны, если Вы так же поделитесь этой презентацией со своими друзьями и подписчиками.