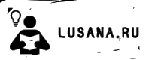Презентация - Асфиксия новорожденного. Родовая травма.
Нужно больше вариантов? Смотреть похожие Нажмите для полного просмотра 
|
Распечатать
- Уникальность: 87%
- Слайдов: 46
- Просмотров: 3550
- Скачиваний: 1393
- Размер: 2.18 MB
- Онлайн: Да
- Формат: ppt / pptx
Примеры похожих презентаций
 Профилактика травматизма у детей
Профилактика травматизма у детей Общие вопросы травматологии.
Общие вопросы травматологии. Методические рекомендации. Предупреждение детского дорожно-транспортного травматизма ранний возраст
Методические рекомендации. Предупреждение детского дорожно-транспортного травматизма ранний возраст Роль инструктора по физической культуре в работе по профилактике детского дорожно-транспортного травматизма
Роль инструктора по физической культуре в работе по профилактике детского дорожно-транспортного травматизма Травматология и ортопедия повреждений и заболеваний плечевого сустава-1
Травматология и ортопедия повреждений и заболеваний плечевого сустава-1 Первая медицинская помощь при травмах и повреждениях 11 класс
Первая медицинская помощь при травмах и повреждениях 11 класс Судебно-медицинская экспертиза механической асфиксии
Судебно-медицинская экспертиза механической асфиксии
Слайды и текст этой онлайн презентации
Слайд 1

Тема лекции: Асфиксия новорожденного. Родовая травма.
Слайд 2

План лекции Актуальность проблемы внутриоутробной гипоксии, асфиксии, родовой трамы; Этиологические факторы асфиксии и родовой травмы; Критери диагноза асфиксия, родовой травмы; Лечение асфиксии, родовой травмы; Протокол реанимационных мероприятий при асфиксии;
Слайд 3

Гипоксия – патологический симптомокомплекс, который обусловлен кислородной недостаточностью плода и новорожденного первичная (внутриутробная – обусловленная патологией матери) вторичная ( постнатальная - результат патологии ребенка )
Слайд 4

Асфиксия новорожденного - заболевание, которое возникает вследстве гипоксии, гиперкапнии плода в анте-интранатальном периоде и характеризуется нарушением функции жизненноважных органов и систем у ребенка.
Слайд 5

Асфиксия новорожденного - является прямым следствием внутриутробной гипоксии плода, которая возникла на основании сосудистых расстройств; - предпосылкой д-за “асфиксия”- является внутриутробная гипоксия
Слайд 6

Этиологические факторы Антенатальные
Сахарный диабет у матери; Артериальная гипертензия; Анемия, изосенсибилизация; Кровотечения ІІ-ІІІ триместров; Инфекция матери; Многоводие, маловодие; Лекарства, наркотики, алкоголь, никотин; Переношенность; Многоплодная беременность
Слайд 7

Этиологические факторы асфиксии ІІ. Нарушение фето-плацентарного кровообращения: истинные узлы пуповины; тугое обвитие пуповиной вокруг шеи; випадение петель пуповины; Преждевременная отслойка плаценты; предлежание плаценты; аномалии родовой деятельности.
Слайд 8

Этиологические факторы Интранатальные: Кесарево сечение; Накладывание щипцов; Аномальне предлежания плода; Индуцированные/стремительные роды; Затяжные роды (> 24 час , >2 час); Длительный безводный период; Мекониальное загрязнение вод;
Слайд 9

Компенсаторно-приспособительные реакции в организме плода 1. Повышение скорости плацентарного кровотока; 2. Гиперплазия плаценты; 3. Усиление кровотока плода; 4. Активация анаэробного гликолиза; 5. Усиление эритропоэза - увеличение к-ва эритроцитов, ОЦК; 6. Активизация функции коры надпочечников
Слайд 10

Органы-мишени при асфиксии
ЦНС (гипоксическое поражение ЦНС)
Сердечно-сосудистая система
(ишемия миокарда,серд.недост-ность)
Легкие (СДР, легочное кровотечение)
Почки
Пищеварительный тракт (ЯНЭК)
Печень
Система гемостаза
Слайд 11

Патоморфологические изменения при гипоксии, асфиксии: Отек мозга Геморрагический инфаркт (кровоизлияние) Лейкомаляция
Слайд 12

Асфиксия новорожденного І. По времени развития: Антенатальная Интранатальная Сочетанная ІІ. По тяжести: Умеренная Тяжелая
Слайд 13

Основные показатели
шкалы Аппгар
ЧД
ЧСС
Цвет кожи
Тонус мышц
Рефлекторная активность
1-3 балла – тяжелая асфиксия
4-7 баллов – умеренная асфиксия
Слайд 14

Оценивание по шкале Аппгар: 1-ая мин. - тяжесть в/у гипоксии; 5-ая мин. - эффективность реанимационных мероприятий; 10-ая мин. - эффективность интенсивной терапии; 15-ая мин. - конечный результат и прогноз гипоксии
Слайд 15

Критерии диагноза асфиксия новорожденного: 1) низкая оценка по шкале Аппгар на 1 и 5 мин. (меньше 7 баллов); 2) нарушение функции жизненно важных органов – ЦНС, дыхания, сердечно-сосудистой, мочевыделитльной, желудочно-кишечного тракта; 3) ацидоз в пуповинной крови (рН < 7,2)
Слайд 16

Критерии диагноза асфиксия новорожденного: 1) Тромбоцитопения – (170 тыс. и меньше); 2) Нарушение свертывания крови (начало на 4-5 мин.); 3) Гипопротеинемия (меньше 50 г/л,47г/л); 4) Гипонатриемия (меньше 130 ммоль/л); 5) Гиперкалиемия (больше 6 ммоль/л); 6) Гипокальциемия (меньше 0,8 ммоль/л); 7) Азотемия (мочевина больше 10 ммоль/л, креатинин больше 0,17 ммоль/л);
Слайд 17

Основные синдромы поражения ЦНС Повышенной возбудимости Угнетения Судорожный Гипертензивно - гидроцефальный Двигательных расстройств Вегето-висцеральных нарушений
Слайд 18

Периоды постгипоксического поражения ЦНС острый - 7-10 дней – до 1 мес. ранний восстановительный - с 1 месяца до 3 мес. поздний восстаовительный – после 3 мес. до года
Слайд 19

Клинический диагноз
Асфиксия новорожденного, интранатальная, тяжелой степени.
Поражение ЦНС, гипоксически-ишемического генеза, с-м угнетения, острый период.
Слайд 20

Остаточные явления Параличи, парезы Олигофрения Задержка психомоторного развития Судороги, эпилепсия Вторичный иммуннодефицит (инфекционные, рецидивирующие заболевания)
Слайд 21

ЛЕЧЕНИЕ АСФИКСИИ Первичная реанимация новорожденных АВС-реанимация А - airway – проходимость дых. путей В – breath – дыхательная поддержка С – cordial – поддержка сердечной деятельности
Слайд 22

Протокол реанимационных мероприятий при асфиксии Согреть - теплая пеленка, столик с подогревом. Правильное положение, отсосать слизь изо рта, носа Тактильная стимуляция: похлопывание по подошве, легкие удары по пяткам, растирание кожи вдоль позвоночника Дать кислород Оценка – ЧД, ЧСС, цвет кожи
Слайд 23
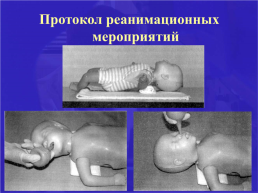
Протокол реанимационных мероприятий при асфиксии
Слайд 24
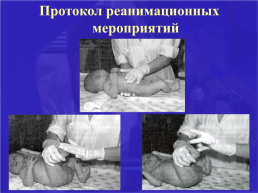
Протокол реанимационных мероприятий при асфиксии
Слайд 25

Протокол реанимационных мероприятий при мекониальном загрязнении вод Отсосать содержимое ротоглотки, носа – до рожденния плечей Интубация трахеи, отсасывание ее содержимого через ЭТТ Тепловая защита Оценка - ЧД, ЧСС, цвет кожи
Слайд 26

Вывод Диагноз “асфиксия новорожденного” на основании комплексной оценки: 1) данных анамнеза (факторы риска перинатальной гипоксии) 2) антенатального мониторинга состояния плода (фетальный дистресс) 3) результатов объективного обследования: низкая оценка по шкале Аппгар неврологические осложнения в неонатальном периоде 4) лабораторные данные (ацидоз)
Слайд 27

Родовая травма
это нарушение целостности и расстройство функции тканей и органов новорожденного, которые возникают во время родов
это нарушение целостности и расстройство функции тканей и органов новорожденного, которые возникают во время родов
Слайд 28

Этиология
Ягодичное и другие аномальные положения плода Макросомия (крупный плод), переношенность. Затяжные или стремительные роды Большие размеры головки плода Недоношенность, инфантилизм плода Олигогидроамнион (маловодие) Аномалии развития плода Увеличение ригидности родовых путей (немолодые первородящие, избыток витамина D во время беременности) Акушерская помощь
Ягодичное и другие аномальные положения плода Макросомия (крупный плод), переношенность. Затяжные или стремительные роды Большие размеры головки плода Недоношенность, инфантилизм плода Олигогидроамнион (маловодие) Аномалии развития плода Увеличение ригидности родовых путей (немолодые первородящие, избыток витамина D во время беременности) Акушерская помощь
Слайд 29

Классификация
Родовые травмы могут быть разными, как по тяжести, так и по месту повреждения. Условно их разделяют по локализации: 1. Родовые травмы кожи, мягких тканей. 2. Родовые травмы мышц. 3. Родовые травмы костей. 4. Родовые травмы периферической нервной системы. 5. Родовые травмы головного и спинного мозга.
Родовые травмы могут быть разными, как по тяжести, так и по месту повреждения. Условно их разделяют по локализации: 1. Родовые травмы кожи, мягких тканей. 2. Родовые травмы мышц. 3. Родовые травмы костей. 4. Родовые травмы периферической нервной системы. 5. Родовые травмы головного и спинного мозга.
Слайд 30
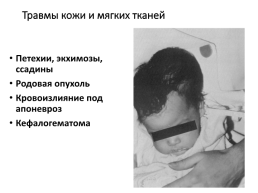
Травмы кожи и мягких тканей
Петехии, экхимозы, ссадины Родовая опухоль Кровоизлияние под апоневроз Кефалогематома
Петехии, экхимозы, ссадины Родовая опухоль Кровоизлияние под апоневроз Кефалогематома
Слайд 31
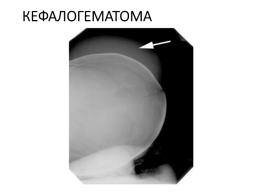
КЕФАЛОГЕМАТОМА
Слайд 32
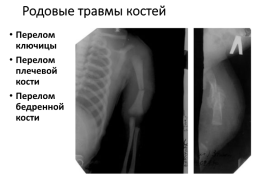
Родовые травмы костей
Перелом ключицы Перелом плечевой кости Перелом бедренной кости
Перелом ключицы Перелом плечевой кости Перелом бедренной кости
Слайд 33

Родовые травмы периферической нервной системы
Паралич n. facialis: расширение глазной щели – лагофтальм, или “заячий глаз”, веки не смыкаются полностью, при пробе зажмуривания глазное яблоко смещается вверх и видно белковую оболочку под радужкой – феномен Белла. На стороне поражения уголок рта опущенный, неподвижный, припухший, носогубная складка отсутствует, слезотечение, асимметрия рта при крике
Паралич n. facialis: расширение глазной щели – лагофтальм, или “заячий глаз”, веки не смыкаются полностью, при пробе зажмуривания глазное яблоко смещается вверх и видно белковую оболочку под радужкой – феномен Белла. На стороне поражения уголок рта опущенный, неподвижный, припухший, носогубная складка отсутствует, слезотечение, асимметрия рта при крике
Слайд 34
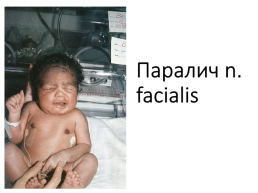
Паралич n. facialis
Слайд 35

Родовые травмы периферической нервной системы
Параличи плечевого сплетения (plexus brachialis) Верхний тип паралича (Дюшена-Эрба): возникает в результате поражения верхнего первичного пучка плечевого сплетения или шейных корешков, которые начинаются с сегментов СV-СVI спинного мозга, нарушается функция проксимального отдела верхней конечности Нижний дистальный паралич (Дежерин-Клюмпке): возникает в результате поражения среднего и нижнего пучков плечевого сплетения или корешков, которые начинаются от СVII-ТI сегментов спинного мозга, нарушается функция дистального отдела руки в результате пареза сгибателей предплечья, кисти, пальцев
Параличи плечевого сплетения (plexus brachialis) Верхний тип паралича (Дюшена-Эрба): возникает в результате поражения верхнего первичного пучка плечевого сплетения или шейных корешков, которые начинаются с сегментов СV-СVI спинного мозга, нарушается функция проксимального отдела верхней конечности Нижний дистальный паралич (Дежерин-Клюмпке): возникает в результате поражения среднего и нижнего пучков плечевого сплетения или корешков, которые начинаются от СVII-ТI сегментов спинного мозга, нарушается функция дистального отдела руки в результате пареза сгибателей предплечья, кисти, пальцев
Слайд 36
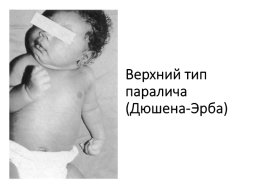
Верхний тип паралича (Дюшена-Эрба)
Слайд 37

Родовые травмы периферической нервной системы
Тотальный паралич верхней конечности (паралич Керрера): наблюдается при поражении нервных волокон всего плечевого сплетения или корешков, которые выходят с СV-ТI сегментов спинного мозга
Тотальный паралич верхней конечности (паралич Керрера): наблюдается при поражении нервных волокон всего плечевого сплетения или корешков, которые выходят с СV-ТI сегментов спинного мозга
Слайд 38

Родовые травмы периферической нервной системы
Парез диафрагмы (синдром Кофферата) – ограничение функции диафрагмальной мышцы в результате травматического или диспластического поражения СІІІ-СIV сегментов спинного мозга, их корешков или травмы диафрагмального нерва, чаще левого
Парез диафрагмы (синдром Кофферата) – ограничение функции диафрагмальной мышцы в результате травматического или диспластического поражения СІІІ-СIV сегментов спинного мозга, их корешков или травмы диафрагмального нерва, чаще левого
Слайд 39

Родовые травмы ЦНС
Травма спинного мозга Лечение. Иммобилизация спинного мозга, в тяжелых случаях вытяжение. Если миелограмма показывает вдавление спинного мозга, необходимы ламинэктомия и удаление экстрадурального сгустка. Назначают препараты, которые повышают свертывание крови (викасол, эпсилон-аминокапроновая к-та) и уменьшают проницаемость сосудов (рутин, аскорбиновая кислота, кальций, дицинон и др.). Если ребенок не погиб в остром периоде (7-10 дней), назначают длительную восстановительную терапию (ЛФК, массаж, физиотерапия, электростимуляция, медикаментозные препараты – алоэ, АТФ, пирогенал, дибазол, витамины группы В, галантамин, прозерин, энцефабол, липоцеребрин и др.)
Травма спинного мозга Лечение. Иммобилизация спинного мозга, в тяжелых случаях вытяжение. Если миелограмма показывает вдавление спинного мозга, необходимы ламинэктомия и удаление экстрадурального сгустка. Назначают препараты, которые повышают свертывание крови (викасол, эпсилон-аминокапроновая к-та) и уменьшают проницаемость сосудов (рутин, аскорбиновая кислота, кальций, дицинон и др.). Если ребенок не погиб в остром периоде (7-10 дней), назначают длительную восстановительную терапию (ЛФК, массаж, физиотерапия, электростимуляция, медикаментозные препараты – алоэ, АТФ, пирогенал, дибазол, витамины группы В, галантамин, прозерин, энцефабол, липоцеребрин и др.)
Слайд 40

Родовые травмы ЦНС
Внутричерепная родовая травма новорожденных 1. Эпидуральные (экстрадуральные) – т.е. между внутренней поверхностью черепа и твердой мозговой оболочкой. Их еще называют внутренней кефалогематомой (cephalohaematoma internum). 2. Субдуральные – обычно результат разрыва вен, которые впадают в sinus sagitalis superior. Нередко они возникают в результате разрыва мозжечкового намета (tentorium cerebelli). Эти кровоизлияния обычно односторонние и составляют 28 % всех кровоизлияний. 3. Субарахноидальные – наиболее частые (до 55 %) кровоизлияния, которые возникают в мягкой мозговой оболочке и субарахноидальном пространстве, обычно двухсторонние. 4. Интравентрикулярные – около 12 % всех кровоизлияний. Чаще локализуются в боковых желудочках, реже – в третьем и четвертом желудочках мозга. 5. Кровоизлияния в вещество мозга наблюдается редко, преимущественно у недоношенных детей. Обычно локализуются в области v. terminalis под эпендимой. 6. Комбинация различных видов кровоизлияний
Внутричерепная родовая травма новорожденных 1. Эпидуральные (экстрадуральные) – т.е. между внутренней поверхностью черепа и твердой мозговой оболочкой. Их еще называют внутренней кефалогематомой (cephalohaematoma internum). 2. Субдуральные – обычно результат разрыва вен, которые впадают в sinus sagitalis superior. Нередко они возникают в результате разрыва мозжечкового намета (tentorium cerebelli). Эти кровоизлияния обычно односторонние и составляют 28 % всех кровоизлияний. 3. Субарахноидальные – наиболее частые (до 55 %) кровоизлияния, которые возникают в мягкой мозговой оболочке и субарахноидальном пространстве, обычно двухсторонние. 4. Интравентрикулярные – около 12 % всех кровоизлияний. Чаще локализуются в боковых желудочках, реже – в третьем и четвертом желудочках мозга. 5. Кровоизлияния в вещество мозга наблюдается редко, преимущественно у недоношенных детей. Обычно локализуются в области v. terminalis под эпендимой. 6. Комбинация различных видов кровоизлияний
Слайд 41

Родовые травмы ЦНС
Клинические проявления: 1. Поражение ЦНС (общие и очаговые симптомы). 2. Поражение внутренних органов (недостаточность: дыхательная, сердечная, сосудистая, надпочечниковая). 3. Метаболические нарушения (КЩР, гемодинамические, водносолевого обмена). 4. Нарушение иммунитета
Клинические проявления: 1. Поражение ЦНС (общие и очаговые симптомы). 2. Поражение внутренних органов (недостаточность: дыхательная, сердечная, сосудистая, надпочечниковая). 3. Метаболические нарушения (КЩР, гемодинамические, водносолевого обмена). 4. Нарушение иммунитета
Слайд 42

Родовые травмы ЦНС
Лечение новорожденных с ВЧМТ 1. Полный покой. 2. Специальное положение (поднятый головной конец, голова фиксирована, краниоцеребральная гипотермия). 3. Кормление зондом. 4. Гемостатические средства. 5. Дегидратационная терапия. 6. Устранение деффицита калия, метаболического ацидоза, улучшение микроциркуляции. 7. Борьба с дыхательными и сердечно-сосудистыми расстройствами, дисфункцией надпочечников. 8. Противосудорожная терапия. 9. Повторные люмбальные пункции для санации спинно-мозговой жидкости
Лечение новорожденных с ВЧМТ 1. Полный покой. 2. Специальное положение (поднятый головной конец, голова фиксирована, краниоцеребральная гипотермия). 3. Кормление зондом. 4. Гемостатические средства. 5. Дегидратационная терапия. 6. Устранение деффицита калия, метаболического ацидоза, улучшение микроциркуляции. 7. Борьба с дыхательными и сердечно-сосудистыми расстройствами, дисфункцией надпочечников. 8. Противосудорожная терапия. 9. Повторные люмбальные пункции для санации спинно-мозговой жидкости
Слайд 43

Осложнения ВЧК
1. Парезы и параличи. 2. Детский церебральный паралич. 3. Эпилепсия. 4. Гидроцефалия. 5. Умственное отставание
1. Парезы и параличи. 2. Детский церебральный паралич. 3. Эпилепсия. 4. Гидроцефалия. 5. Умственное отставание
Слайд 44

Диагностика ВЧК
1. Анамнез беременности и родов. 2. Наличие общемозговой и очаговой симптоматики. 3. Спинно-мозговая пункция. 4. Офтальмоскопия. 5. Нейросонография. 6. Диафаноскопия. 7. Реоэнцефалография. 8. Эхоэнцефалография. 9. Компъютерная томография.
1. Анамнез беременности и родов. 2. Наличие общемозговой и очаговой симптоматики. 3. Спинно-мозговая пункция. 4. Офтальмоскопия. 5. Нейросонография. 6. Диафаноскопия. 7. Реоэнцефалография. 8. Эхоэнцефалография. 9. Компъютерная томография.
Слайд 45

Профилактика ВЧК
1. Оздоровление беременной женщины. 2. Выбор оптимальной тактики при родах. 3. Правильном подходе к новорожденному с подозрением на родовую травму, бережной реанимации детей
1. Оздоровление беременной женщины. 2. Выбор оптимальной тактики при родах. 3. Правильном подходе к новорожденному с подозрением на родовую травму, бережной реанимации детей
Слайд 46

БЛАГОДАРЮ ЗА ВНИМАНИЕ
^ Наверх
X
Благодарим за оценку!
Мы будем признательны, если Вы так же поделитесь этой презентацией со своими друзьями и подписчиками.